想讓胎寶安穩紮“根”,懷孕頭3個月你要這麼做!
整個孕期長達40周,從末次月經的第一天開始,一般分為三個階段。 其中孕早期(懷孕後3個月內)是重要組織、器官的分化期。 酒精 孕期任何時候飲酒都可能導致生長和中樞神經系統問題,備孕和懷孕婦女均不應飲酒。 香煙 吸煙或被動吸煙(二、三手煙)都會影響胎兒生長發育,煙霧中的有害物質(如尼古丁等)能通過胎盤直接進入胎兒體內。 致畸藥物 有些藥物對胎兒有不良影響或者會致畸,所以一旦懷孕,在用藥方面要謹慎,須在醫生指導下使用。 病毒或原蟲感染 病原微生物感染孕媽後,會通過胎盤傳播給胎兒,造成胎兒宮內感染,可能導致流產、早產、死胎等。 可在懷孕前或孕早期進行 TORCH 檢查。 高溫環境 包括發熱以及高溫作業、熱盆浴、泡溫泉、桑拿等導致的體溫上升。 熱度越高,持續越久,致畸性越強。 有害物質 遠離對胎兒有毒、有害的物質,如放射線、農藥、苯、鉛、汞、鎘等物質。 對孕早期准媽媽而言,補充葉酸是必要的! 在懷孕前三個月和懷孕後三個月女性體內需要儲備足夠葉酸,來降低胎兒神經管缺陷發生風險。 普遍提倡在計畫懷孕前3個月就開始補充葉酸,每日增補0.4 mg或0.8 mg葉酸,直至妊娠滿3個月。 可適當多攝入富含葉酸的食物,參考下表。 蔬菜 萵苣、蘆筍、菠菜、油菜、西藍花、扁豆、番茄、胡蘿蔔、蘑菇等 水果 橘子、柳丁、葡萄柚、檸檬、草莓、香蕉、桃子、楊梅、酸棗、石榴、葡萄等 穀物 大麥、小麥胚芽、糙米等 動物食品 動物肝腎、禽肉及蛋類、牛肉、羊肉等 豆類 黃豆、豆製品等 堅果 核桃、腰果、栗子、杏仁、松子等 牛奶及乳製品 牛奶、優酪乳等 不過,由於葉酸的水溶性特點,並且在高溫、光照條件下不穩定,所以食物中的葉酸經烹飪後損失率很高。 也就是說僅靠飲食來獲取足夠的葉酸是非常困難的,所以還要額外吃葉酸補充劑。 另外,受到激素水準的變化,懷孕後身體會發生一些變化,第一個跡象就是月經停止,很多女性都是先察覺到大姨媽“缺席”了,才去驗孕。 同時有些孕媽會經歷一些不適症狀,如果擔心可以就醫,或者不妨嘗試採取以下措施來緩解。 孕吐: 孕早期常見反應,與體內激素水準變化等有關,晨起症狀明顯。 應對方式 *放鬆心情,適當鍛煉,保證充足睡眠。 *早上有孕吐情況,可以在起床前20分鐘先吃一些碳水化合物(如:蘇打餅乾等)。另外,起床時動作要慢,避免因體位突然的改變引起噁心、嘔吐。 *飽餐時更易發生孕吐,所以應少量多餐,細嚼慢咽,選擇清淡易消化食物。 *避開那些可能會引起噁心嘔吐的氣味,減少吃煎炸、油膩食物。 *可以聞檸檬、柳丁的氣味來抑制噁心感。也可以試一試喝薑茶,或許會有效果。 *注意補充水分避免因嘔吐造成的脫水。 *雖孕吐一般情況下不會影響身體健康,但如果出現嘔吐次數頻繁、脫水、不能進食等情況,就要及時就醫。 疲勞: 懷孕前期,受到激素分泌影響,孕媽容易感到累,想睡覺,這是正常的。 不過疲乏也可能是貧血的一種表現,如果經常感到勞累,頭暈,甚至臉色蒼白等情況,就要去醫院做檢查。 應對方式 *貧血的孕媽要在醫生的指導下補充鐵劑。 *注意勞逸結合,不要幹重體力活,不要熬夜,多休息。 *合理膳食,每天適量運動,比如散步,做孕期瑜伽、孕婦體操等。 頭痛: 可能是由荷爾蒙的變化、精神緊張、睡眠不足等引起。但嚴重、持續、不緩解的頭痛可能是妊娠高血壓疾病的表現。 應對方式 * 保持心情愉悅,不要過於緊張,可以聽些舒緩的音樂、看看書。 * 避免過於勞累,要保證有足夠的休息。 * 通過深呼吸、冥想、瑜伽和按摩等方式來緩解。 * 孕期監測血壓,如果頭痛症狀嚴重或持續時間較長,特別是出現視力變化,須立即就診。 尿頻: 妊娠早期,由於子宮增大會壓迫膀胱,使膀胱容量變小,而導致尿頻。 應對方式 *選擇寬鬆、棉質、透氣性好的內褲。不要穿緊身褲、連體褲襪等。 *不要為了減少上廁所的次數而限制喝水,以免脫水,影響機體正常代謝。可以在白天增加水分攝入量,在臨睡前少喝水,以減少夜尿頻繁。 *一有尿意要及時排尿,不要憋尿,以免引起尿路感染。如果排尿時出現有灼熱感或刺痛感等不適症狀,要立刻去看醫生。 *儘量不要喝咖啡、茶等含有咖啡因的飲料,會導致更頻繁地排尿。 乳房脹痛: 雌激素的增加會刺激乳腺組織發育,因此孕媽會感到乳房脹痛,變大、不適。 應對方式 * 選一件寬肩帶,尺寸合適的孕婦文胸,以乳房沒有壓迫感為宜。為避免乳頭與文胸摩擦而使纖維織物進入乳管,導致乳管堵塞,應選擇純棉質,較為寬鬆的文胸。 *使用溫水清潔乳房後,可以塗點潤膚霜,以防乳房乾燥。 流鼻血: 懷孕後,激素水準快速上升,同時血容量也明顯增高,在此影響下,鼻粘膜腫脹,局部血管擴張充血,就易於破損出血,尤其是在天氣乾燥、過敏時。 應對方式 *平時多注意喝水。可以使用加濕器來增加空氣濕度,溫度不要太熱,讓鼻黏膜能保持濕潤。 *不要自行使用任何鼻子的噴劑或滴劑,要先諮詢醫生意見。 *若時常流鼻血,要及時到醫院檢查。 腹痛: 孕早期有些腹痛屬於生理性的,是懷孕引起的正常反應,有些卻是病理性的,可能預示著流產等危險的發生,要倍加小心。 應對方式 * 在孕早期,出現腹痛,特別是下腹部疼痛,要首先警惕是否是先兆流產和宮外孕這兩種常見的妊娠併發症。 此外一些疾病如闌尾炎、腸梗阻、膽囊炎等也可能引起孕媽腹痛,所以還是應該及時到醫院檢查治療,以免延誤病情。 陰道出血: 孕早期有“見紅”現象出現,有可能是生理性的著床出血,也可能是先兆流產、宮外孕的信號,不可輕視。 應對方式 *一旦出現陰道流血,無論出血量多少,都應及時就醫瞭解出血的情況,別耽誤治療。 要為胎寶創造優質的發育環境,除了要好好保護自己的身體外,還要保證良好的情緒和充足、平衡的營養。 在飲食方面有幾點須知: 懷孕早期,孕媽的營養需求和孕前沒有太大區別,合理飲食,注意飲食多樣化,不要偏食,保證包括葉酸、優質蛋白質、維生素、礦物質和水等在內的全面營養,但不用強調過度進補。 講究飲食衛生,要選擇乾淨、新鮮的食物,不吃黴變的食物。此外由於可能存在的農藥和重金屬污染,所以蔬菜和水果在食用前一定要衝洗乾淨,最好削皮後食用。 做好忌口,避免食用:含汞量高的魚(包括鯊魚,旗魚,鯖魚,方頭魚等),生或未煮熟的食物(包括肉、海鮮、雞蛋等),未經巴氏消毒的牛奶和果汁。 最後,提醒剛剛懷孕的女性記得在孕12周以前,一定要到醫院接受第一次系統全面的產前檢查並建檔,此後就按醫生要求定期產檢。
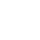
「臍帶繞頸」會危害胎兒性命嗎?有什麼預防方法?
許多孕媽做完B超檢查後,當聽到醫生提到「臍帶繞頸」這幾個字時,立馬變得慌張起來,以為很嚴重,害怕胎寶寶會被臍帶勒到無法呼吸,又不知道如何幫孩子解除“束縛”。 轉身又聽到人講:臍帶繞頸很危險,只能剖,順產的話會發生胎兒窒息。 就更倍感焦慮了。 其實「臍帶繞頸」在臨床上較為常見,約占分娩總數的20%~25%。 但卻沒你想的那麼恐怖,其中因臍帶繞頸而使胎兒發生缺氧或死亡的只有很少數。 為了排解孕媽們內心的憂慮,今天圍繞這個話題展開來說。 什麼是臍帶繞頸? 胎兒除了睡覺,其他時間可不會安靜待著不動,反而在自己私家“小泳池”裏盡情活動著,伸伸手,踢踢腿,甚至於翻個跟頭。 顯然一不小心把自己身體和臍帶纏繞在一起也不出奇,可能纏繞住頸部,也可以是四肢或者軀幹。 其中90%為臍帶纏繞,即所說的臍帶繞頸(縮寫:CAN)。 至於為啥會發生臍帶繞頸,可能與下麵幾點有關: ① 臍帶的長度過長 ② 胎兒小 ③ 羊水過多 ④ 胎動頻繁 因為臍帶漂浮在羊水裏,若臍帶本身比較長,或胎兒活動範圍和空間較大,或胎兒總愛動來動去,胎兒和臍帶纏繞在一起的幾率都比較高。 但是沒有什麼預防方法,因為誰也無法預料胎兒會怎麼動。 雖然臍帶繞頸周數越多,胎兒發生危險的機會也越大,但大多數情況是繞頸1周,纏繞3圈以上的很少見。 臍帶繞頸多可通過B超檢查來發現,觀察臍帶纏繞處皮膚是否有明顯的壓跡:U形壓跡(繞頸1周)、W形壓跡(繞頸2周)或鋸齒形壓跡(繞頸3周或以上)。 臍帶繞頸 對胎兒有危險嗎? 未出生的嬰兒在子宮內不會張嘴呼吸,是通過臍帶將氧氣輸入胎兒體內的,所以繞得緊,也不會把寶寶勒死的。 實際上臍帶繞頸問題所在是,如果纏繞周數過多,勒得過緊的話,臍帶長時間受壓迫,血液迴圈容易受阻,可能會影響到胎兒的血液供應以及營養和氧氣的供應,就會發生胎兒生長遲緩,引起胎兒宮內窘迫等。 這種情況在臨產後胎寶寶下降過程中更為明顯,有時臍帶牽拉過緊,使臍血管阻力增加可造成胎兒窘迫甚至死胎、新生兒窒息等,尤其臍帶過短者更為不利。 所幸,大部分的臍帶是只繞了1圈或2圈,而且纏得很松,臍帶和胎兒脖子都沒有受到壓迫,不妨礙血液的正常流通,也就對胎兒影響不大,不會增大危險。 而且有大量的證據提示,臍帶繞頸並沒有顯著增加胎兒或新生兒不良預後。 所以孕媽即使產檢發現有臍帶繞頸情況,也無須整天擔驚受怕的,按時進行產前檢查,做好胎心監測,在孕晚期遵醫囑認真數胎動就行。 臍帶繞頸 可以自己繞出來嗎? 臍帶繞頸可能隨時發生,繞好以後有可能會隨時消除,但也可能會一直存在著。 要注意的是,一次超聲檢查沒有看到臍帶繞頸,不能保證明天就不會有繞頸的情形,可能胎寶一個翻身,臍帶就纏住了脖子。 相對地,哪怕今天發現臍帶繞頸,沒准胎寶經過一段時間活動自己就解開了。不過也可能繞得更緊,或纏繞的圈數更多。 這些都是不可控的,也沒有辦法進行人為糾正。 但可知的是一般胎兒繞頸一兩周的,隨著胎兒活躍運動通常可自行解脫。 不過隨著胎兒越長越大,能活動的空間越發有限,不再能大幅度地運動,也就比較不易自行恢復了。 不過臍帶繞頸不會明顯增加發生死胎、死產的風險和概率,而且大部分都只繞1圈,纏得又松,即使持續存在也很少會影響到寶寶安全。 所以孕媽沒必要過分關注臍帶的情況了,免得增加心理壓力,時刻保持好心情更利於胎兒發育。 臍帶繞頸只能剖嗎? 一般,足月胎兒臍帶長約為30~70cm,平均長度為50~60cm,臍帶長度要至少達到32cm才能正常分娩。 當臍帶繞頸時,會使臍帶相對長度變短,對分娩可能會造成的影響是: 由於可移動部分臍帶變短,使胎頭遲遲不能入盆,併發生胎膜早破,有時雖能入盆,但不能正常下降,導致產程延長或停滯。 當纏繞周數過多、過緊時,臍帶會因為牽拉,而使胎兒血循環受阻,引起胎兒宮內窘迫。 但臍帶繞頸不是剖腹產的絕對指征,沒其他特殊情況,臍帶繞頸也可以順產的,醫生會在整個分娩的過程中都嚴密監護。 在少數情況下,當胎兒有危險了將需要剖腹產。 醫生會根據產程進展情況以及纏繞對胎兒的影響程度來選擇合適的分娩方式。 因此不用糾結,將抉擇交給醫生來做就行。 發現臍帶繞頸, 孕媽要注意什麼? √按時產檢 尤其是在滿37周後,每週都應到醫院進行胎心監測,以便及時發現異常。 √勤數胎動 若纏繞圈數比較多且很緊的話,有可能會出現胎兒宮內缺氧,宮內缺氧的表現是早期胎動頻繁,晚期胎動減少甚至消失。 所以孕媽可以通過數胎動來自行判斷胎兒的情況。 不管是不是臍帶繞頸,在孕晚期,也就是28周後,孕媽都要認真數胎動,於早、中、晚各測一小時。 正常胎動每小時不少於3次,或每兩個小時胎動次數應該大於 6 次。 如果2小時內胎動次數小於 6 次,或者比之前減少一半以上,可能有缺氧的情況,要及早就醫。 √多取左側臥位 睡覺的時候可以改變下姿勢,選擇左側臥位,既可以減輕子宮對孕媽的主動脈壓迫,使得子宮胎盤血流量增加,令更多血液流向胎兒。也可以改善子宮右旋轉程度。 參考資料: [1] 江慧. 如何預防胎兒臍帶繞頸[J]. 愛情婚姻家庭:教育科研, 2017(10):3. [2] 曲豔, 費娜. 臍帶繞頸的診斷與處理[J]. 中國初級衛生保健, 2003, 17(8):1. [3] 鄧彩霞, 陳暉. 臍帶繞頸的原因及妊娠結局[J]. 廣東醫學, 2001, 22(012):1167-1168. 關於達雅高: *歷史悠久,是香港第一家私人基因化驗所 *政府認可,是受到香港【醫學化驗所管理委員會】等多重機構監督的註冊醫療機構 *專業誠信,是信譽度最高的基因化驗所之一 *研發實力強大,致力於孕媽媽得到最準確的結果 *恪守專業操守,所有的測試忠於科學事實

孕期尷尬|感染陰道炎該怎麼辦?對胎寶發育有影響嗎?
懷孕的辛苦,未曾親歷過是很難體會到的。 且不說要忍受孕期種種不適,還可能會有婦科疾病找上門,比如陰道炎。 經常有不少孕媽發現自己懷孕後,私處分泌物較平時增多了,甚至時不時出現瘙癢等情況時,尷尬苦痛之餘,更為擔憂的是該不會真出現什麼問題吧。 先不必慌張,要分情況來科學應對。 如果是正常增多的陰道分泌物,是不會對孕婦和胎兒造成影響的,這種可以放心。 但若是異常的陰道分泌物,就要及時去醫院確診治療,千萬不要自己隨意買些洗液或藥物用,避免加重症狀。 01 為什麼陰道炎愛糾纏孕媽? 從女性生殖器官構造可以看出,陰道作為內生殖器官與外界相通的開口,可不是無菌的環境! 反而寄居著多種微生物,以陰道桿菌佔優勢,還有少量厭氧菌,支原體、念珠菌等。它們相互制約,保持一種動態平衡。 正常情況下,陰道對病原體的侵入具有自然防禦的功能。 但懷孕女性體內各項激素水準會增高(特別是雌激素),陰道組織充血,陰道內的糖原增多,酸度增高,陰道分泌物增多,以致於外陰部處於濕潤的狀態,為病原微生物的生長營造良好環境。 正是因為這些轉變,陰道的生態平衡被破壞,加上妊娠期孕婦免疫力下降,使得病原體更容易趁機侵入並快速大量繁殖,增加患陰道炎症的概率。 同時,如果外界一些不注意也會誘發感染,像不潔性生活,衛生條件差等把病原體帶進陰道內,也會引起陰道炎。 02 陰道炎有什麼常見症狀? 常見的孕期陰道炎有:細菌性陰道炎、黴菌性陰道炎、滴蟲性陰道炎。 三者雖有不少相似症狀,但致病原因卻不同,各自特點歸納如下: 一.細菌性陰道炎(BV) 陰道內正常菌群失調引起的混合感染。 通俗來說就是當陰道中有害細菌多於有益細菌時,就會發生BV。 誘因:性生活頻繁、孕激素變化、濫用抗生素、過度清潔陰道、精神壓力大、抵抗力下降等等。 症狀 : 外陰瘙癢,陰道分泌物異常增多,呈稀薄均質狀或稀糊狀,有魚腥臭味,顏色為灰白色、灰黃色或乳黃色。 二.霉菌性陰道炎 即外陰-陰道假絲酵母菌病(VVC),好發於孕婦。 據文獻報導,有30%健康孕婦陰道內會有假絲酵母菌寄生。 假絲酵母菌(又稱念珠菌)是一種條件致病菌,發病取決於宿主抵抗力以及陰道內環境的變化, 一般正常環境下不致病,但懷孕後高的雌激素水準使得陰道產生更多的糖原,酸度增高,有利於假絲酵母菌生長繁殖,引起炎症。 症狀 : 白帶異常增多,白色濃稠呈凝乳狀或豆腐渣樣。 外陰瘙癢,嚴重時坐臥不安,會有紅腫或有灼熱感,性交疼痛,排尿疼痛或不適。 三.滴蟲性陰道炎 感染了陰道毛滴蟲引起的。 症狀: 白帶量增多 ,類似泡沫樣。 分泌物呈黃綠色,有時膿性,較稀薄,有腥臭,可伴有外陰瘙癢,燒灼、疼痛、性交痛,泌尿系感染(尿頻、尿急、尿痛),下腹部不適等。 03 陰道炎對胎兒影響大嗎? 霉菌性陰道炎: 一般不會對胎兒發育造成影響,但可在分娩時通過產道,使新生兒受到感染,造成鵝口瘡。 細菌性陰道炎: 可能會導致胎膜早破和早產風險增加! 細菌性陰道病中多種微生物繁殖,產生有機酸及一些酶類可破壞機體的防禦機制(如溶解宮頸粘液),促進微生物進入生殖道,容易發生胎膜早破,而胎膜早破是引起早產的危險因素之一。 滴蟲性陰道炎: 據研究提示,滴蟲性陰道炎與早產、胎膜早破、低出生體重等有關。 04 什麼時候該去醫院? 如果分泌物只是量較多,顏色正常(無色透明或乳白色),也沒有異味,沒引起瘙癢或只是偶發性外陰瘙癢和不適感,不是持續性存在,則大多屬孕期正常現象。 但如果,分泌物突然增加或者顏色、性狀發生改變,比如黃綠色、水樣、粘液樣、豆渣樣、泡沫樣、有異味(魚腥味、臭雞蛋味或惡臭 )、帶血等。 或伴隨不適症狀,如尿頻、尿急、尿痛、外陰持續性瘙癢、灼熱或疼痛感、外陰紅腫、同房時疼痛等,就要及時去醫院就診,或在產檢的時候告訴醫生,檢查看看是不是真出現問題。 確認病因後要及時積極治療,控制症狀,以避免不良妊娠結局發生。 此外,一定要在醫生指導下安全用藥,選擇對胎兒無害或者影響小的藥物。因為許多藥物可通過胎盤進入胎兒體內,直接或間接地影響胎兒的生長發育和健康。 05 孕期患陰道炎要注意什麼? 少抓癢 出現外陰瘙癢症狀時,儘量忍住不要抓癢,以防止抓破皮膚引發感染。 注意個人衛生 穿寬鬆透氣的褲子,內褲要選擇純棉材質,打濕後要儘快更換。 高溫消毒 每日用開水燙洗使用過的毛巾、內褲,並在陽光下暴曬,達到消毒的目的,避免重複感染。 治療期間避免性生活 毛滴蟲可通過性交直接傳播,所以夫妻雙方應同時進行治療。 06 預防陰道炎發生,有什麼措施? 1. 懷孕前就患有陰道炎疾病的女性,最好先治療好,再考慮備孕。 2. 戒煙戒酒,保持身心愉悅,保證睡眠充足,不要熬夜,加強運動鍛煉來增強自身的體質和免疫力。 注意科學飲食搭配,多食用一些蔬菜水果來補充維生素,少吃辛辣油膩食物。 3. 注重個人衛生,要做到每天使用溫水清洗私處,在沒有不適症狀時,每晚睡前清潔一次即可,避免頻繁清洗導致過度清潔。 不要使用香皂、香味濃郁的沐浴用品或女性清潔用品,切勿私自進行陰道沖洗,不當的陰道沖洗,反而會破壞陰道內的酸堿平衡,令病菌更易侵犯。 4. 保持外陰乾燥透氣,少用衛生護墊。 要穿寬鬆的棉質內褲,不要穿緊身褲、連體褲襪、牛仔褲等,避免造成陰道局部不透氣。 5. 不要使用濕巾或有香味的衛生紙,以免對皮膚造成刺激,便後要從前往後擦,避免肛門附近的細菌污染陰道。 6. 儘快換掉濕衣服,比如游泳後儘快換掉泳衣,出汗後要儘快換上乾淨衣物。 ﹀ ﹀ ﹀ 參考資料: [1] 佚名. 懷孕後那裏分泌物過多咋整[J]. 人人健康, 2017(3):1. [2] 惜福. 孕期陰道瘙癢,如何應對?[J]. 母嬰世界, 2011(4):3. [3] 彭利群, 劉志敏, 梁瑞芳,等. 陰道炎的常見發病類型及其常見病原體的分佈狀況[J]. 當代醫學, 2017, 23(23):3 [4] 崔豔平, 主改霞, 康超. 細菌性陰道病對雙胎妊娠結局的影響[J]. 陝西醫學雜誌, 2016, 45(007):864-865. [5] 周琴芳. 怎樣預防陰道炎[J]. 健康大視野 2019年20期, 277頁, 2019. 往期回顧 BREAK AWAY 准爸媽必看指南|產檢多次做B超安全嗎?B超真的可以看出所有胎兒畸形嗎? 靜脈血、末梢血、動脈血……做基因檢測應採集哪個部位的血? 如何應對早孕期陰道出血,要保胎嗎? 骨頭湯補鈣不靠譜,每天喝牛奶還缺鈣?孕期怎麼補鈣才有用? 吃口涼拌黃瓜竟胎停育?准媽媽千萬要提防冰箱“殺手”細菌! 關於達雅高: *歷史悠久,是香港第一家私人基因化驗所 *政府認可,是受到香港【醫學化驗所管理委員會】等多重機構監督的註冊醫療機構 *專業誠信,是信譽度最高的基因化驗所之一 *研發實力強大,致力於孕媽媽得到最準確的結果 *恪守專業操守,所有的測試忠於科學事實
【達雅高】孕期補充“DHA”真能讓胎兒更聰明嗎?究竟怎麼補才有效?
在吃什麼能讓孩子更聰明的問題上,准媽媽們無不高度關注著。 這就令到不少孕媽在聽聞DHA能促進寶寶智力發育時,就立刻被“種草”,不管三七二十一地刻意去補充,就為了不錯失這個讓孩子贏在起跑線上的機會。 但在紛紛跟風的同時,是否有思考過: DHA真的如此神奇還是智商稅? 為啥對人體如此重要? 孕期怎麼補才科學有用? 想知道事實的話,那麼請花點時間看完下文,相信以上謎團都將迎刃而解! 「DHA」是什麼? 俗稱“腦黃金”的二十二碳六烯酸 (DHA)是一種對人體十分重要的多不飽和脂肪酸。 它是構成細胞膜結構的主要脂質成分。 尤其在大腦和視網膜中含量豐富,大腦皮層中含量高達20%,在眼睛視網膜中所占比例約占50%。 和α-亞麻酸(ALA)、二十碳五烯酸(EPA)同屬Omega-3(又被寫作 n-3)的一員。 而DHA作為 n-3系中唯一可以通過胎盤的不飽和脂肪酸,對胎兒及嬰兒的發育有著至關重要的作用。 胎兒早期的DHA狀況會影響以後視力發育!如果胎兒缺乏DHA,可導致腦細胞生長和發育不正常。 然而鑒於胎兒發育未成熟,自身無法合成DHA的原因。 胎兒要想獲得充足的DHA就必須得依靠母體的直接轉運,這就意味著孕媽體內DHA水準將直接影響著胎兒DHA營養狀況。 即使出生後,新生兒合成DHA的能力亦有限,因此還是要依靠母乳供給。 孕中晚期至出生後18個月期間,是胎嬰兒中樞神經快速發育的關鍵時期,對孕期和哺乳期婦女而言,要重視DHA營養補充。 目前證據認為,適量補充DHA是有益和安全的。 獲取DHA的最佳方式——合理膳食 由於充足的DHA有利於胎兒的大腦和視網膜發育,而神經和視網膜發育最快的時期是在孕晚期,對DHA需求量大。 為了給發育中的孩子提供穩定的 DHA 供應來形成大腦和神經系統的其他部分。 因此懷孕期間要特別注重DHA膳食攝入,尤其是在孕中、晚期可以適當補充DHA。 人體所需的DHA來源有兩大途徑: 體內合成 其實,DHA在人體內是可以合成的,合成DHA的原料就是α-亞麻酸(ALA),而α-亞麻酸則無法在體內合成,只能從食物中攝取。 體內來源是先通過飲食獲得α-亞麻酸作為前體,前體脂肪酸α-亞麻酸進入人體後經肝臟處理能合成DHA。 但過程慢、轉化效率低,人體一般使用ALA作為能量,轉化為DHA非常有限。 富含α-亞麻酸的食物包括植物油(特別是紫蘇籽油和亞麻籽油)、堅果(尤其是核桃)等。 建議孕期食用油在多樣化的基礎上,也可增加一部分亞麻籽油或者紫蘇油。 從飲食中直接攝取 膳食直接攝取DHA會比前體明顯更能有效提高體內DHA水準,是獲取DHA的主要來源。 DHA在自然界主要存在於魚類和海鮮,富含於魚的脂肪部分(尤其是深海魚)同時易被人體吸收,一般脂肪含量越高的魚,其DHA的含量也就越高。 魚類雖然是DHA的良好來源,但由於深海魚體型多比較大,位於食物鏈上方,容易積累下層生物體中的汞,使自身汞含量超標。 因而要考慮到可能有汞污染問題,避免吃汞含量高的魚。 並且要限制海產品攝入量以及選擇低汞海鮮。 此外藻類也富含DHA,再有蛋黃也含有較高的DHA,而且相對易於獲得。 DHA並非補充越多越好 儘管DHA對維持人體健康有著重要的意義,補充DHA對智力提升有益處。 但任何營養物質補充都要適量,並不是補得越多越好,大量補充DHA會增加出血風險,並可能會產生嚴重副作用,因此最好應在醫生的指導下使用。 孕期DHA推薦攝入量: 孕婦需合理膳食,維持DHA水準,以利母嬰健康。FAO專家委員會和國際圍產醫學會專家委員會建議: 孕婦和哺乳期婦女每天攝入DHA量不少於200mg。 孕期補DHA可以魚為先,不過用不著每天大量吃魚,控制好攝入的量。 據中國營養學會建議,可通過每週食魚2~3餐且有1餐以上為富脂海產魚,每日食雞蛋1個,來加強DHA攝入。但食用富脂海產魚亦需考慮可能的污染物的情況。 若然單靠飲食無法攝入足夠的DHA也可以服用營養補充劑,如魚油、海藻油等。 參考資料: [1] 佚名. 中國孕產婦及嬰幼兒補充 DHA 的專家共識[J]. 中國生育健康雜誌, 2015(2):4. [2] 趙素娥. 分析孕期補充DHA對嬰兒智能發育的影響[J]. 中國保健營養:下半月, 2010(12):2. [3] Greenberg JA, Bell SJ, Ausdal WV. Omega-3 Fatty Acid supplementation during pregnancy. Rev Obstet Gynecol. 2008;1(4):162-169. [4] 曹萬新, 孟橘, 田玉霞. DHA的生理功能及應用研究進展[J]. 中國油脂, 2011, 36(3):4. [5] 母親DHA攝入與胎兒、嬰兒DHA營養狀況及發育的關係 《衛生研究》2005年 第2期 往期回顧 BREAK AWAY 准爸媽必看指南|產檢多次做B超安全嗎?B超真的可以看出所有胎兒畸形嗎? 靜脈血、末梢血、動脈血……做基因檢測應採集哪個部位的血? 如何應對早孕期陰道出血,要保胎嗎? 骨頭湯補鈣不靠譜,每天喝牛奶還缺鈣?孕期怎麼補鈣才有用? 吃口涼拌黃瓜竟胎停育?准媽媽千萬要提防冰箱“殺手”細菌! 關於達雅高: *歷史悠久,是香港第一家私人基因化驗所 *政府認可,是受到香港【醫學化驗所管理委員會】等多重機構監督的註冊醫療機構 *專業誠信,是信譽度最高的基因化驗所之一 *研發實力強大,致力於孕媽媽得到最準確的結果 *恪守專業操守,所有的測試忠於科學事實

新手爸媽避“坑”指南,逐一擊破孕期謠言!
懷孕給准媽媽帶來喜悅和期盼的同時, 更令到她們變得尤為緊張敏感, 時刻擔心一不小心做了些會影響腹中寶寶健康的事情。 秉持著寧可信其有,不可信其無的想法, 常常容易被一些孕期謠言給誤導, 是時候戳破這些不靠譜的謠言了,跟著達雅高一起來瞭解真相吧。 老一輩的常說,懷孕後不能留長髮,要剪短! 因為頭髮長會消耗身體更多的營養,會和胎兒爭搶營養。 實際上頭髮生長需要的營養跟頭發的長度壓根沒啥關係。 頭髮主要由角質蛋白組成,頭髮生長的部位在皮膚內埋著, 雖然健康毛囊生髮時確實需要一定營養,但並不會搶到胎兒所需的營養。 而當頭發從毛囊中"破皮而出"後,就會成為我們說的毛幹,即頭髮露在頭皮表面的部分,這部分是不會消耗營養的。 因為它其實可以看作是已經死亡的角質細胞,本身是不會進行代謝的,沒有代謝也就不會消耗營養。 "一人吃兩人補"這話耳熟吧,多少人就拿著這句話來鼓勵孕媽要多吃多補, 生怕每天吃的食物中的營養跟不上胎兒的需要,可不要真以為孕期吃得越多就越好。 相反,身體攝入營養過多,所產生的多餘熱能會妥妥地轉變成脂肪,堆積在孕媽體內,使得體重增長過快! 可能容易導致妊娠糖尿病、妊娠高血壓等併發症的發生以及增加巨大兒發生率。 巨大兒的發生會給母嬰健康帶來不良影響,如增加孕婦難產、產後出血率,增加胎兒宮內死亡風險等。 嬰兒長大後若仍舊是肥胖兒童,成年期的糖尿病、高血壓、高血脂等疾病發生的可能性也就會相應增加。 所以孕期控制好體重很重要。 實際上,在懷孕早期(頭三個月)所需的能量和營養和孕前沒有太大區別,額外注意補充葉酸就行。 等進入孕中期後,胎兒迅速發育,開始需要更多的能量攝入,孕媽就需要補充足夠的熱能和多種營養素,要保證食物多樣化。 但不能不加限制地過多進食,孕婦要根據不同體重指數(BMI)來控制體重增長。 IOM推薦的單胎孕婦孕期體重增加如下: 1 孕前正常體重的孕媽(18.5≤BMI<25), 孕期推薦增重目標約為11.5~16kg。 2 孕前低體重的孕媽(BMI<18.5), 孕期推薦增重目標約為12.5~18kg。 3 孕前超重的孕媽(25≤BMI<29.9), 孕期推薦增重目標約為7~11.5kg。 應該聽過因為家中有孕婦,就要求鄰居不能開WIFI的新聞吧。 雖然WIFI和手機、電腦等電子產品一樣都會產生輻射, 但Wi-Fi 設備傳輸的無線電信號非常低,產生的輻射劑量很小,而且屬於非電離輻射,危害性小。 目前沒有任何科學證據表明WIFI會對孕婦造成不良影響,所以不必驚慌。 懷孕後要避免的是電離輻射,對孕媽和胎兒危害較大,包括核輻射、X射線(如醫院的X光檢查、CT等)等。 無論是拍X光片還是做CT,都會有輻射, 但不一定會對胎兒造成不良影響。 國外大量臨床證據表明,在孕4周以內接受過X線檢查,是不會生出畸形寶寶。 因為符合“全”或“無”的定律: 要麼胎兒接受全部不利影響,出現自然流產,要麼是沒有受到不良影響,正常生長。 除此之外,要考慮到暴露的累積劑量,偶爾少量的放射線暴露一般不會增加出生缺陷的發生概率。 在懷孕的早期,對胎兒的累積輻射量要達到50~100mGy才有可能引起胎兒出生缺陷的發生率明顯升高。 而我們平時拍腹片(X光片)的輻射量大概是1mGy, 這相當於你站著不動,連續拍攝腹片50次,才有可能達到傷害寶寶的輻射劑量。 雖說如此,但孕期如非醫學必要,還是別冒風險照X線。 懷孕早期,孕媽身體變化不明顯,胎兒尚不大,此時還在母體盆腔內發育, 外力直接壓迫不會很重,所以對姿勢沒有要求,孕婦可以採取自我感覺舒服的姿勢睡覺即可。 進入孕中晚期後,之所以醫生多會建議孕媽採取左側臥位的睡姿,是因為考慮到隨著胎兒的發育,孕婦肚子會越來越大。 如果孕媽在睡眠時採用平躺的睡姿(即仰臥位), 增大的子宮會壓迫到脊椎前方的血管,由於下腔靜脈血管恰好在這個位置,且血管壁較薄。 往往會因體位因素而阻礙下肢、盆腔臟器以及腎臟的血液回流入心臟,使得心臟向各器官的輸出血量減少,子宮胎盤的灌注也相應減少。 長期胎盤供血不足,胎兒缺乏氧氣和營養,可導致發育遲緩。 若孕媽這時候採用左側臥位,可在一定程度上減輕子宮對主動脈及下腔靜脈的壓迫,還能糾正子宮右旋問題。 利於對子宮和胎盤的正常供血。 懷孕後是不能隨意用藥的! 藥物成分能夠通過胎盤屏障而直接影響到胎兒或者通過母體發生變化而間接影響胎兒。 尤其在妊娠早期是胎兒器官發育的關鍵期,亂服用藥物可能會帶來負面影響,引起流產或者容易導致畸形。 那是不是就意味著孕期生病了也不能吃藥,只能忍著? 並非如此,孕婦既不能濫用藥物治療,但也不能盲目拒絕。 該吃藥時還得吃藥,如果生病還一昧堅持不用藥,可能會使得原本程度較輕、容易控制的病情被拖延下來,等到病情加重後影響自身和胎兒的健康,並且增加治療的難度。 總而言之,一般性疾病還是應該及早診治,及時吃藥,以防病情加重而不利於優生。 但切記如需用藥一定要在醫生指導下合理安全使用。 所謂高度近視是指近視度數在600度以上, 高度近視者常常合併一系列損傷視力的病理性改變,包括眼軸延長,眼底視網膜和脈絡膜萎縮等退行性病變。 有高度近視的孕媽們十分擔心的一個問題: 聽說順產會增加視網膜剝離的風險,是不是只能剖了? 事實上,高度近視的患者在妊娠期眼部會發生相應的一系列改變, 例如角膜中央厚度增加、眼壓升高、視力下降等情況在分娩6周後均會恢復。 而且有多項臨床研究表明:高度近視的孕婦順產所導致的眼部併發症(例如大家最擔心的視網膜剝離)相比非高度近視產婦並無明顯增加。 其實只有高度近視但沒有嚴重的眼底病變是可以順產的,陰道分娩不會增加眼部併發症的發生率,發生視網膜剝離的風險非常小。 實在不放心的話,可以在生產前去眼科檢查下眼底。 民間有個說法:“皮膚好是女孩,皮膚差是男孩”。 有人認為懷男孩時,男胎會分泌雄激素,故孕媽皮膚會變差、長痘。 反之,當懷的是女孩時,胎兒所分泌的雌激素會讓孕媽的皮膚變得更細膩。 其實純粹胡說八道,孕婦皮膚與所懷胎兒的性別一點關係都沒有。 懷孕後的皮膚狀況是由孕媽自身分泌的雌雄激素(懷孕後雄激素⽔平會升⾼)決定的, 另外睡眠不規律、心情焦慮或緊張等也是導致長痘的誘因,曾經有痤瘡病史的女性在懷孕期間也更容易復發或者加重。 - End - 參考資料: [1] 李元元. 孕期體重管理與新生兒出生體重相關性[J]. 家庭醫學(下) 2018年3期, 19頁, 2018. [2] 《Jojo醫生陪你科學懷孕》 [3] 樸明華. "孕婦睡眠應採取左側臥位." 吉林醫學資訊 17.1(2000):1. [4] 段濤醫生:懷孕生孩子那些事 之 高度近視可以順產嗎? [5] 王玉玲. 孕期能不能吃藥呢?[J]. 為了孩子:0-3歲(上), 2015. 往期回顧 BREAK AWAY 胎動在左邊懷男孩?不要忽視寶寶的求救信號,學會正確自數胎動! 靜脈血、末梢血、動脈血……做基因檢測應採集哪個部位的血? 如何應對早孕期陰道出血,要保胎嗎? 骨頭湯補鈣不靠譜,每天喝牛奶還缺鈣?孕期怎麼補鈣才有用? 吃口涼拌黃瓜竟胎停育?准媽媽千萬要提防冰箱“殺手”細菌! 關於達雅高: *歷史悠久,是香港第一家私人基因化驗所 *政府認可,是受到香港【醫學化驗所管理委員會】等多重機構監督的註冊醫療機構 *專業誠信,是信譽度最高的基因化驗所之一 *研發實力強大,致力於孕媽媽得到最準確的結果 *恪守專業操守,所有的測試忠於科學事實